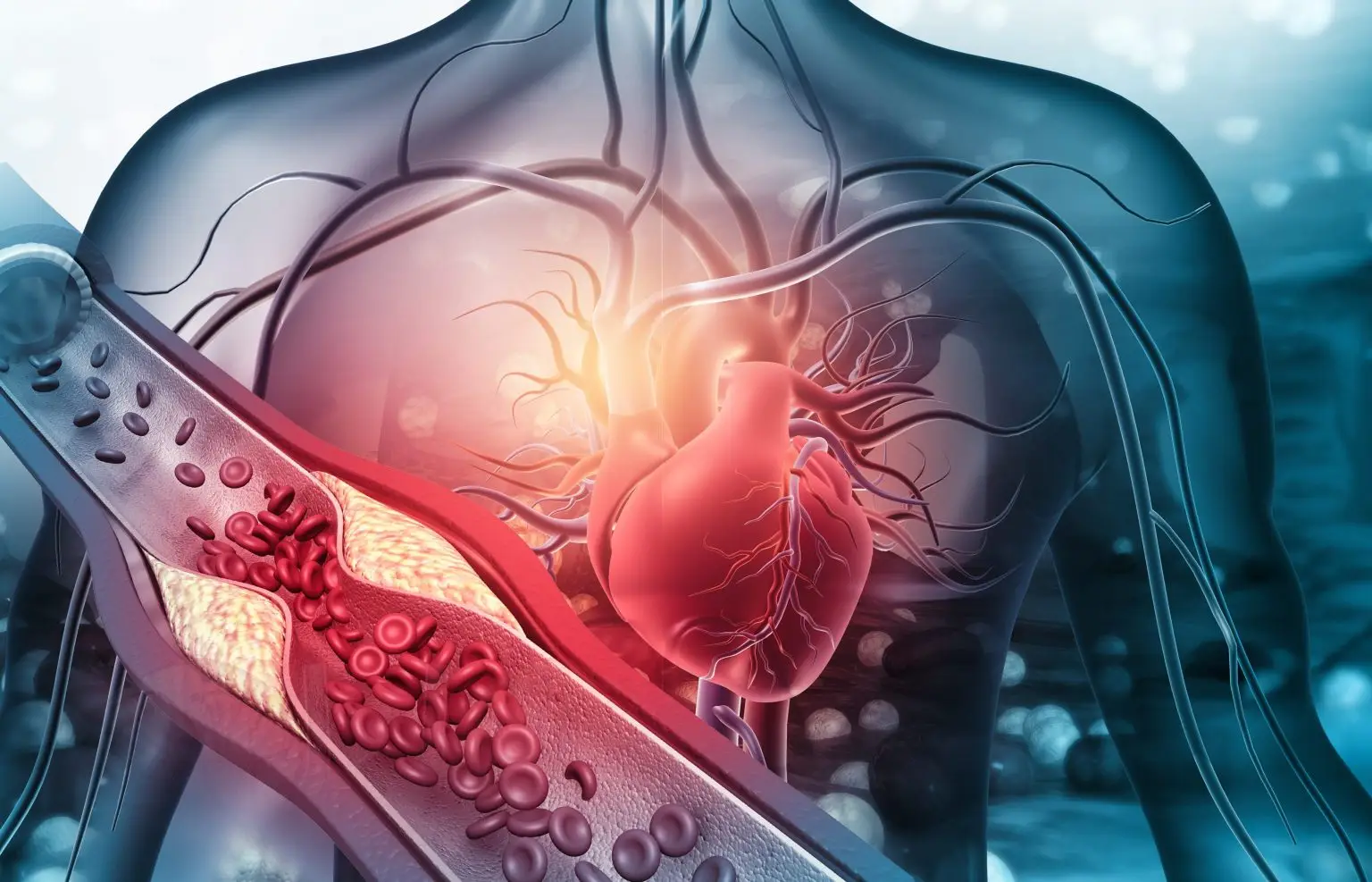
La salute cardiovascolare rappresenta uno dei pilastri fondamentali per il benessere della popolazione moderna. Tra le patologie più rilevanti in cardiologia emergono due condizioni spesso associate ma distinte: ischemia e infarto. Sebbene entrambe afferiscano al contesto della cardiopatia ischemica, distinguere correttamente questi eventi è cruciale per la diagnosi, il trattamento e la prevenzione delle loro complicanze più gravi.
Ischemia: la riduzione temporanea dell’afflusso sanguigno
Il termine ischemia cardiaca indica una situazione in cui il flusso sanguigno diretto al muscolo cardiaco, il miocardio, si riduce in modo significativo. Questa condizione comporta una carenza di ossigeno (ipossia) che rende insufficiente il nutrimento necessario alle cellule cardiache per funzionare correttamente. Le cause principali sono spesso legate all’ostruzione parziale delle arterie coronarie, dovuta a fenomeni di aterosclerosi, spasmo dei vasi sanguigni o, più raramente, embolie di origine extracardiaca.
L’ischemia può manifestarsi tramite sintomi come dolore toracico (angina), difficoltà respiratorie, stanchezza e palpitazioni. Tuttavia, è importante sottolineare che l’ischemia può essere anche silente, ovvero non presentare sintomi evidenti, soprattutto nei pazienti anziani o diabetici. Uno degli aspetti distintivi più significativi è che, se la causa dell’ischemia viene eliminata rapidamente (ad esempio, mediante rivascolarizzazione coronarica, farmaci o semplici modifiche dello stile di vita), il flusso sanguigno può tornare normale e il tessuto cardiaco riprendere la sua funzione senza danni permanenti.
Infarto: il danno permanente al cuore
L’infarto miocardico rappresenta la conseguenza più temuta di una ischemia prolungata o severa. Si verifica quando il blocco coronarico è completo o quasi, impedendo ogni apporto di ossigeno a una porzione del muscolo cardiaco per un periodo prolungato. In questa situazione, le cellule myocardialiche vanno incontro a morte (necrosi) irreversibile: il danno tissutale che ne deriva rappresenta un evento acuto e drammatico dal punto di vista clinico e prognostico.
Dal punto di vista sintomatologico, l’infarto si manifesta con dolore toracico intenso e prolungato (tipicamente più di 20 minuti), che può irradiarsi al braccio sinistro, al dorso, al collo o alla mandibola; si associano inoltre sudorazione fredda, nausea, ansia e senso di oppressione. Il riconoscimento tempestivo di questi sintomi è fondamentale, poiché l’infarto richiede sempre un intervento medico urgente: ritardare la diagnosi o la terapia può compromettere seriamente la sopravvivenza del paziente e la possibilità di recuperare una funzione cardiaca ottimale.
Le principali differenze tra ischemia e infarto
- Definizione clinica: L’ischemia è una riduzione temporanea e potenzialmente reversibile del flusso sanguigno verso il cuore; l’infarto è la necrosi irreversibile del tessuto cardiaco dovuta all’assenza prolungata di ossigeno.
- Reversibilità: L’ischemia può essere reversibile se trattata precocemente; l’infarto comporta danni permanenti.
- Sintomi: L’ischemia causa sintomi più lievi, transitori o talvolta assenti; l’infarto è quasi sempre associato a un dolore intenso e sintomi sistemici severi.
- Conseguenze: L’ischemia, se non trattata, può evolvere in infarto. L’infarto, invece, comporta rischi immediati di insufficienza cardiaca, aritmie e morte improvvisa.
- Approccio terapeutico: L’ischemia può essere gestita modificando i fattori di rischio o con farmaci; l’infarto richiede trattamenti invasivi o chirurgici urgenti (ad esempio angioplastica o bypass coronarico).
Perché riconoscere precocemente queste condizioni?
La capacità di distinguere tra ischemia e infarto non è solo un esercizio teorico, ma rappresenta una competenza cruciale per la tutela della salute pubblica e il miglioramento della prognosi dei pazienti con malattia cardiovascolare. L’ischemia, se identificata tempestivamente, può essere bloccata nella sua evoluzione verso l’infarto tramite una vasta gamma di strategie di prevenzione, dalla gestione aggressiva dei fattori di rischio (ipertensione, diabete, fumo, sedentarietà, dislipidemia) alle terapie farmacologiche mirate.
In ambito clinico, la rapidità di intervento fa la differenza in termini di esiti a lungo termine. Intervenire sull’ischemia con tempestività, correggendo il flusso coronarico, permette di conservare la funzione miocardica e ridurre drasticamente il rischio di sviluppare complicanze severe. L’infarto, invece, richiede una risposta d’emergenza per limitare le dimensioni dell’area necrotica e ridurre la mortalità a breve e lungo termine.
Complicanze e prevenzione: il ruolo della diagnosi precoce
L’evoluzione dell’ischemia verso l’infarto, se non arrestata, rappresenta il principale pericolo per la sopravvivenza. Il danno irreversibile a carico del tessuto cardiaco causato dall’infarto aumenta esponenzialmente il rischio di scompenso cardiaco, aritmie fatali e morte improvvisa. Per questo motivo, la prevenzione secondaria (dopo un evento ischemico o infartuale) si basa su un controllo accurato e multidisciplinare dei fattori di rischio, sulla personalizzazione delle terapie farmacologiche e sull’utilizzo di nuove tecnologie di monitoraggio.
Tra i principali strumenti diagnostici impiegati per il riconoscimento precoce di queste condizioni figurano:
- Elettrocardiogramma (ECG): consente di evidenziare alterazioni tipiche sia dell’ischemia sia dell’infarto.
- Esami ematochimici: la ricerca di biomarcatori di necrosi miocardica (troponina) riveste particolare importanza nell’identificazione dell’infarto.
- Imaging cardiaco: ecocardiogramma e coronarografia possono individuare rapidamente la sede e l’entità dell’ostruzione coronarica.
Una gestione mirata e tempestiva, adattata alle caratteristiche del paziente e alla fase della patologia, permette di migliorare significativamente le prospettive di vita e riduce l’incidenza di nuove complicanze cardiovascolari, come ictus e arteriopatie periferiche.
In conclusione, la differenza tra ischemia e infarto del miocardio non rappresenta solo una nozione teorica, ma una conoscenza fondamentale per la protezione della salute individuale e collettiva. Riconoscere i sintomi, comprenderne la gravità, intervenire tempestivamente e adottare uno stile di vita sano sono strumenti indispensabili per prevenire le conseguenze più gravi delle malattie cardiovascolari e garantire al cuore la migliore protezione possibile.